Polycythaemia vera, abgekürzt PV, ist eine seltene Art von chronischem Blutkrebs. Sie gehört zu den myeloproliferativen Neoplasien (MPN). Diesen Erkrankungen ist gemein, dass die Bildung von neuen Blutzellen im Knochenmark verändert ist.1
Bei der Polycythaemia vera bilden sich im Knochenmark zu viele rote Blutkörperchen (Erythrozyten). In der Folge wird das Blut zu dickflüssig. Zu den möglichen Komplikationen zählt die Entstehung von Blutgerinnseln, wodurch bei einer PV das Risiko beispielsweise für einen Herzinfarkt oder Schlaganfall erhöht ist.1 Wenn die PV voranschreitet, kann es zu einer Erschöpfung des Knochenmarks kommen: Es werden weniger Blutzellen gebildet als benötigt. Die Polycythaemia vera kann aber auch in eine akute Leukämie übergehen. Eine Leukämie ist eine unkontrollierte Vermehrung bestimmter Blutzellen, und zwar der Vorstufen der weißen Blutkörperchen.2
Auf dieser Seite erhalten Sie Informationen zu folgenden Themen:
Die MPN-Patient*innentage: Mit anderen Betroffenen austauschen
Sie möchten weitere Informationen zur chronischen myeloischen Leukämie (CML) erhalten? Auf den MPN-Patient*innentagen haben Sie die Möglichkeit, an laienverständlichen Vorträgen von medizinischen Fachleuten über die Erkrankung teilzunehmen, und können mit anderen Betroffenen in den Austausch kommen. Teilen Sie Ihre Erfahrungen mit der CML. Hier finden Sie weitere Informationen:

iStock-931734770
Polycythaemia vera: Eine seltene Art von Blutkrebs
Die Polycythaemia wird im Lauf des Lebens erworben, jährlich erkranken etwa 1.500 Menschen in Deutschland.3 Damit gehört die Erkrankung zu den sogenannten Orphan oder Rare Diseases, auf Deutsch seltene Erkrankungen.4,5 PV trifft meistens ältere Menschen um das 65. Lebensjahr, kann aber auch bei Jüngeren auftreten.1 Sie kommt etwas häufiger bei Männern als bei Frauen vor. Heutzutage kann eine PV mit verschiedenen Maßnahmen und Medikamenten gut behandelt werden. Mit der passenden Behandlung ist die Prognose bei Polycythaemia vera gut und Betroffene können mit der Erkrankung noch lange leben. Unbehandelt ist die Lebenserwartung mit einer PV dagegen sehr eingeschränkt.6

GettyImages-717168601
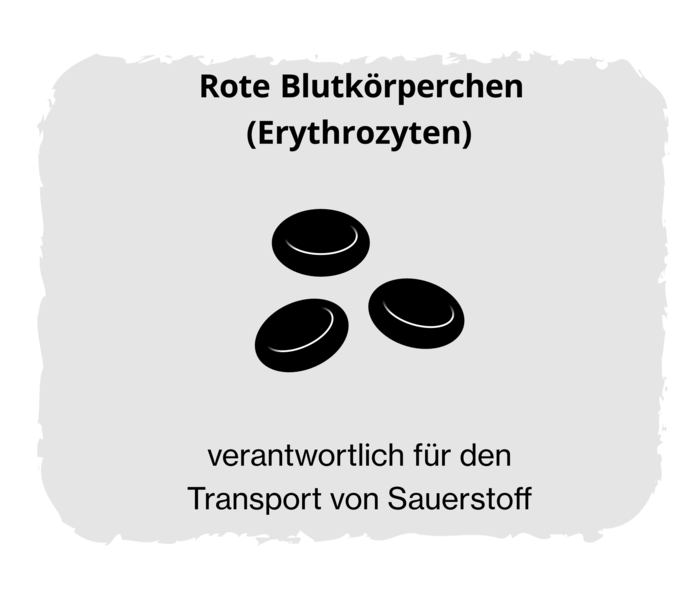
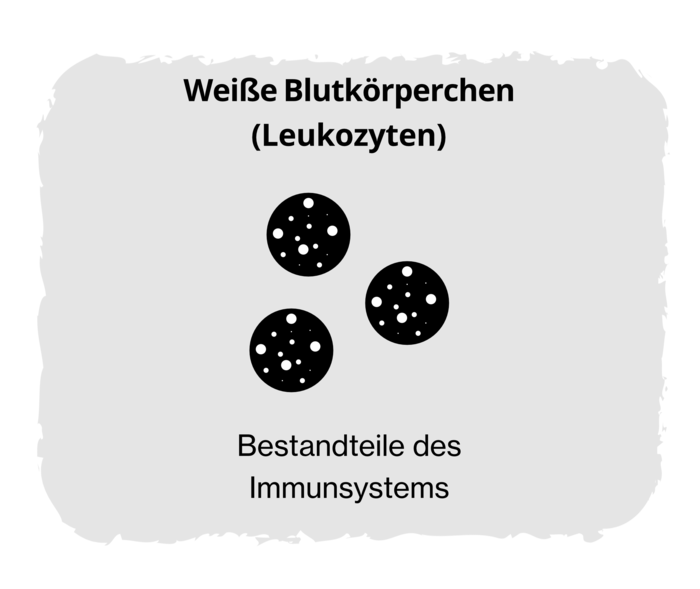
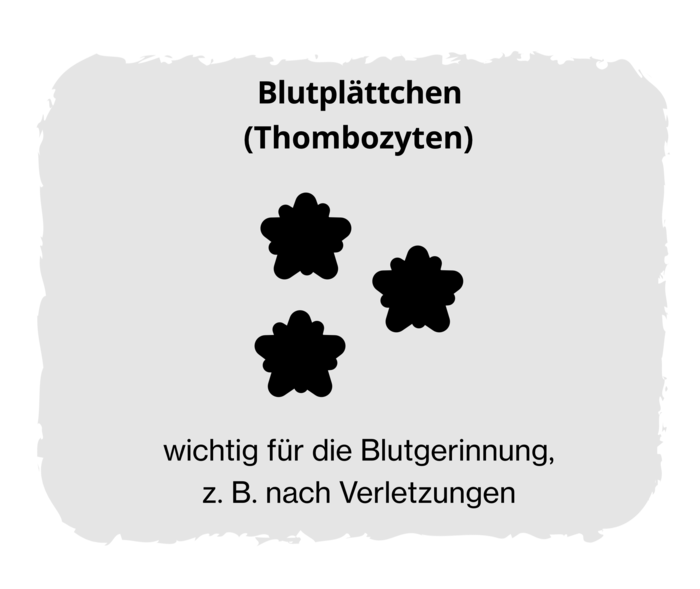
Exkurs: Hauptgruppen von Blutzellen
Bei der Polycythaemia vera ist vor allem die Anzahl der roten Blutkörperchen erhöht. Aber auch andere Blutzelltypen können betroffen sein. Im Blut gibt es drei Typen von Blutzellen:
Novartis
Novartis
Novartis
Was bedeutet der Begriff Polycythaemia vera?
Die Polycythaemia vera führt dazu, dass im Knochenmark zu viele Blutzellen gebildet werden. Es können alle Blutzellarten betroffen sein: rote und weiße Blutkörperchen sowie Blutplättchen.
Der Name Polycythaemia vera setzt sich aus verschiedenen Begriffen aus dem Griechischen und dem Lateinischen zusammen. Polycythaemia (deutsche Bezeichnung Polyzythämie) bedeutet „zu viele Zellen im Blut“, das lateinische vera steht für „wahr“.3 Da bei der Polycythaemia vera am häufigsten die roten Blutkörperchen betroffen sind, sprechen Fachleute auch von einer Polyglobulie. Der Begriff beschreibt eine Erhöhung der Erythrozyten im Blut, also der Zahl der roten Blutkörperchen.
Betroffene erklären Ihre Krankheit Bekannten oft so: Ich habe zu dickes Blut. Was aber bedeutet zu dickes Blut? Hämatologinnen und Hämatologen verstehen darunter eine Erhöhung der Blutviskosität. Die Blutviskosität ist ein Maß für die innere Reibung einer Flüssigkeit, also die Zähflüssigkeit.7 Diese hängt von verschiedenen Faktoren ab: der Temperatur, der Fließgeschwindigkeit, der Größe des Blutgefäßes und des Hämatokrits. Der Hämatokrit ist der Anteil der zellulären Bestandteile im Blut. Und die meisten Zellen im Blut sind Erythrozyten. Je mehr rote Blutzellen im Blut, desto visköser wird es.
Wie hoch darf der Hämatokrit-Wert sein?
Der Hämatokrit in Ihrem Blut sollte 45 Prozent nicht überschreiten, darüber ist die Gefahr der Bildung von Blutgerinnseln stark erhöht. Ärztinnen und Ärzte von Menschen mit PV überprüfen deshalb den Hämatokrit-Wert in regelmäßigen Abständen und leiten gegebenenfalls Maßnahmen zur Senkung des Hämatokrits ein.1
Woher kommen die zu vielen roten Blutkörperchen bei der PV?
Warum gerät die Produktion der blutbildenden Zellen aber überhaupt außer Kontrolle? Heute weiß man, dass die blutbildenden Zellen bei Betroffenen eine Veränderung im Erbgut aufweisen. Diese Veränderung bewirkt, dass zu viele rote Blutkörperchen hergestellt werden.1
Die Polycythaemia vera ist jedoch nicht vererbbar, da die Veränderung erst im Laufe des Lebens im Knochenmark entsteht. Da weder Ei- noch Samenzellen davon betroffen sind, können Menschen mit Polycythaemia vera den Gendefekt nicht an ihre Kinder weitergeben.

GettyImages-930006026
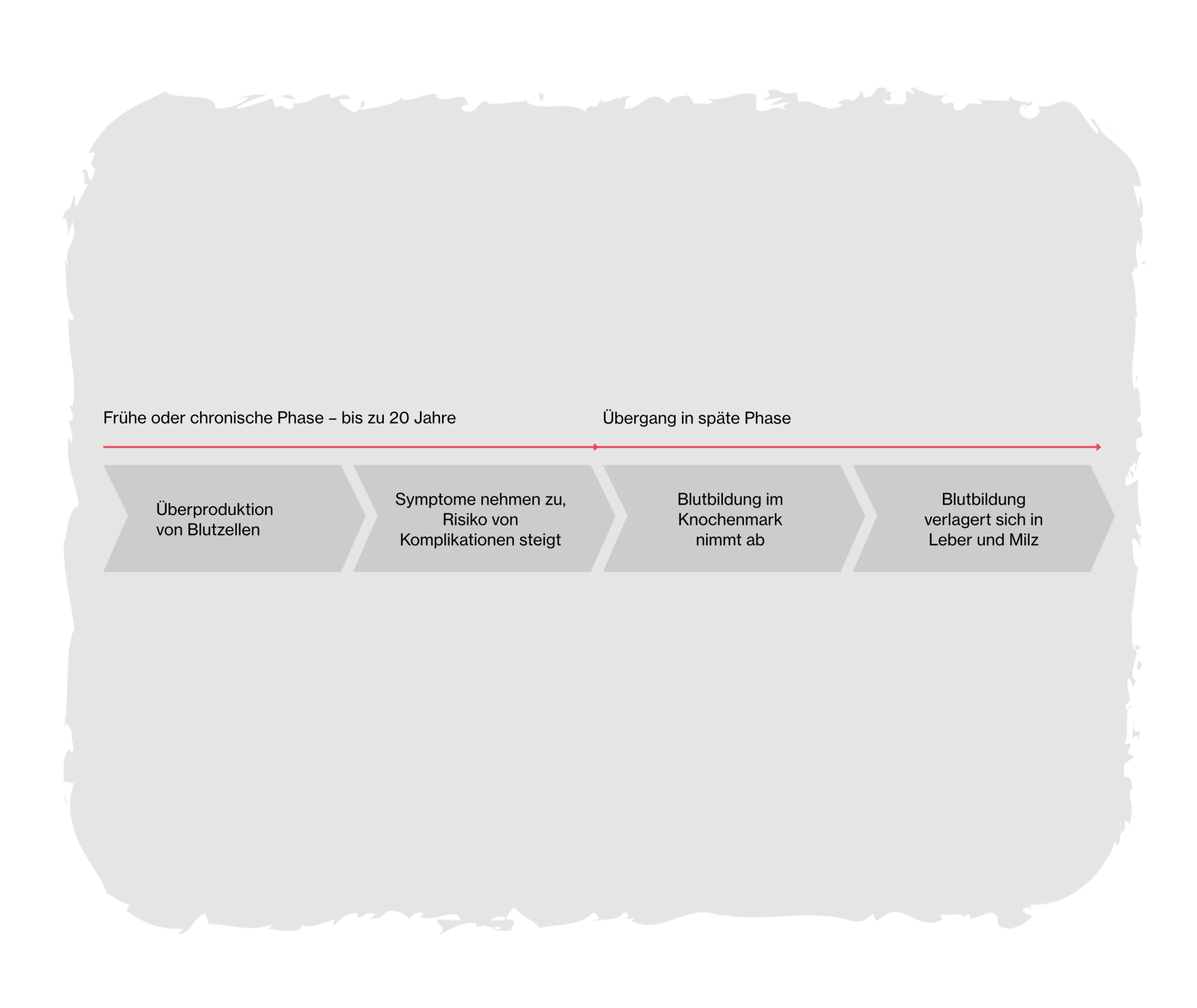
Polycythaemia vera: Wie ist der Verlauf der Erkrankung?
Wie die Polycythaemia vera im individuellen Fall verläuft, lässt sich nicht genau vorhersagen. Fachleute unterscheiden jedoch zwei zeitliche Phasen: die frühe oder chronische Phase und die späte Phase.
Novartis
Die frühe oder chronische Phase der Polycythaemia vera
Die frühe oder chronische Phase der Erkrankung kann Jahre dauern.1 In diesem Stadium fühlen sich manche Betroffene nahezu beschwerdefrei. Vielleicht spüren sie jedoch schon erste Symptome wie Müdigkeit. Mit der Überproduktion der Blutzellen in dieser Phase wächst auch das Risiko von Thrombosen, Herzinfarkt und Schlaganfall. Sogenannte Zytokine – Botenstoffe im Immunsystem – können später in dieser Phase vermehrt Symptome auslösen.8 Heftiger Juckreiz und starke Müdigkeit mit Verlust der Leistungsfähigkeit sind die häufigsten Beschwerden. Bei frühzeitiger Diagnose einer Polycythaemia vera lässt sich die Überproduktion der Blutzellen gezielt bremsen und die Symptome nehmen durch die passende Therapie ab – die Erkrankung bleibt stabil.1

GettyImages-748347263
Gefahr von Thrombosen: Wenn zähflüssiges Blut gerinnt
Zu viele rote Blutzellen verdicken das Blut und erhöhen das Risiko, eine Thrombose (Blutgerinnsel) in den größeren Blutgefäßen zu bekommen. Blockiert ein Gerinnsel eine wichtige Arterie, kann das einen Herzinfarkt oder Schlaganfall auslösen.
Wenn ein Gerinnsel eine Vene blockiert, kann eine tiefe Venenthrombose entstehen und sogar zu einer lebensbedrohlichen Lungenembolie führen.
- Tiefe Venenthrombose (TVT): Hierbei handelt es sich um ein Blutgerinnsel in einer tiefen Vene, hauptsächlich in den Beinen. Anzeichen einer TVT können Schmerzen, Schwellung, Rötung und erweiterte Oberflächenvenen sein.
- Lungenembolie: Sie kann auftreten, wenn sich das durch eine TVT verursachte Gerinnsel ablöst, im Blutstrom weiterwandert und eine der Lungenarterien verstopft. Eine Lungenembolie ist eine lebensbedrohliche Komplikation.
Die Spätphase – weniger Blutzellen und Milzvergrößerung
In der Spätphase der Polycythaemia vera wird aus der Überproduktion der Blutzellen eine Unterproduktion: Das Knochenmark verfasert, Bindegewebe lagert sich in die Knochen ein und verdrängt die blutbildenden Zellen. Die Folge: Immer weniger neue Blutzellen bilden sich. Da die Blutzellen auch für die Immunabwehr (weiße Blutkörperchen) und Blutgerinnung (Blutplättchen) sorgen, nehmen die Anfälligkeit für Infekte und die Neigung zu Blutungen zu. Weil auch die Zahl der roten Blutkörperchen immer stärker zurückgeht, kommt es zur Blutarmut (Anämie): Die Leistungsfähigkeit nimmt weiter ab. In der späten Phase übernehmen Leber und Milz die Funktion der Blutzellenbildung. Vor allem die Milz kann sich dadurch vergrößern (Splenomegalie), was zu Schmerzen im Oberbauch und einem frühen Sättigungsgefühl führen kann.
Normale Milz
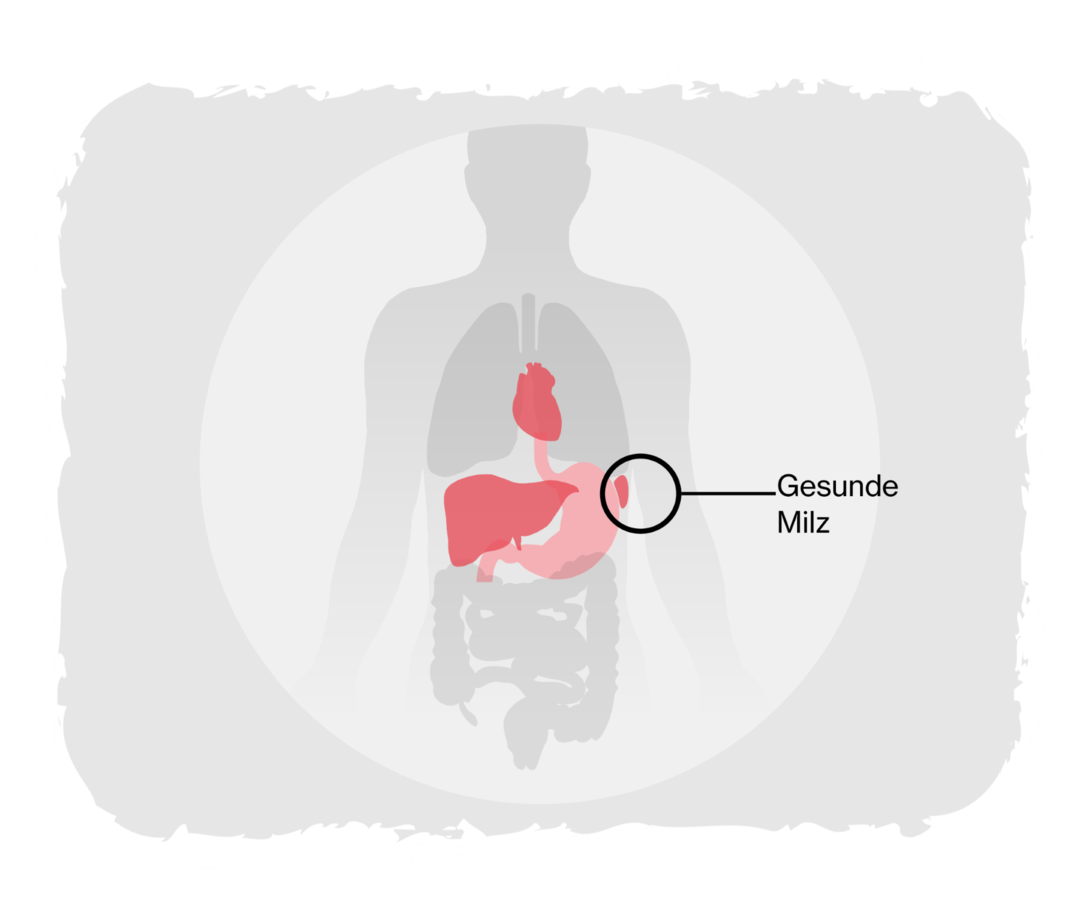
Novartis
„Riesenmilz“ als Folge der Polycythaemia vera
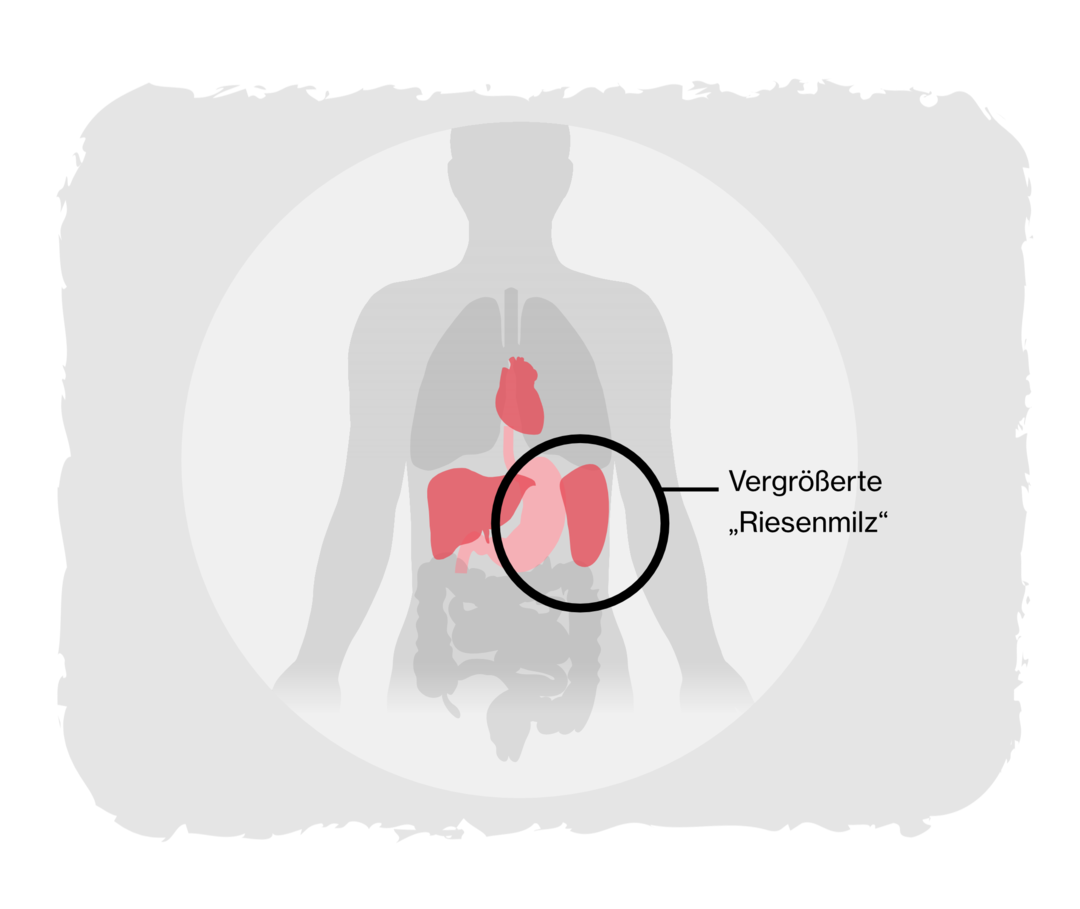
Novartis
Symptome tracken
Mit dem MPN-Tracker können Sie Ihre PV-Symptome sowie Ihre Blutwerte und Behandlungen erfassen. Er ist Ihr Online-Tagebuch, mit dem Sie Ihre Erkrankung im Blick behalten. Wenn Sie neue Symptome eintragen und Ihrer Ärztin oder Ihrem Arzt berichten, können Sie dazu beitragen, die Therapie anzupassen und gezielt gegenzusteuern.

Novartis
Passende Themen zum Weiterlesen:

iStock-931734770
MPN-Patiententage
Sie leben mit einer myeloproliferativen Neoplasie? Auf den MPN-Patiententagen können Sie sich mit Fachleuten und anderen Betroffenen austauschen.

GettyImages-1250237228
PV-Symptome
Die Symptome einer Polycythaemia vera sind vielfältig. Erfahren Sie hier, welche besonders häufig vorkommen und wieso es wichtig ist, die Symptome im Blick zu behalten.

iStock-1438095889
PV-Therapie
Die Therapie der Polycythaemia vera zielt darauf ab, die Symptome zu reduzieren, die Lebensqualität zu verbessern und Komplikationen zu verhindern.
Quellen:
- Lengfelder E, et al. Polycythaemia vera (PV). Onkopedia Leitlinie (Stand September 2023). https://www.onkopedia.com/de/onkopedia/guidelines/polycythaemia-vera-pv/@@guideline/html/index.html (letzter Aufruf am 17.09.2024).
- DKMS. Leukämien. https://www.dkms.de/informieren/ueber-blutkrebs/leukamien (letzter Aufruf am 17.09.2024)
- Mpn-netzwerk.de. Polycythaemia vera (PV) verstehen. https://www.mpn-netzwerk.de/mpn-verstehen/polycythaemia-vera/(letzter Aufruf am 17.09.2024)
- Orphanet Berichtsreihe. Prävalenz seltener Erkrankungen (Stand November 2023). https://www.orpha.net/pdfs/orphacom/cahiers/docs/DE/Pravalenzen_seltener_Krankheiten_Alphabetische_Liste.pdf (letzter Aufruf am 17.09.2024)
- Europäische Kommission. Rare diseases. https://health.ec.europa.eu/rare-diseases-and-european-reference-networks/rare-diseases_en (letzter Aufruf am 17.09.2024)
- Tefferi A, et al. Leukemia. 2013 Sep;27(9):1874-81.
- Thieme via medici. Blutströmung. https://viamedici.thieme.de/lernmodul/541164/530945/blutströmung (letzter Aufruf am 17.09.2024)
- Pourcelot E, et al. Exp Hematol. 2014 May;42(5):360-8.